Subtotale: €11,99 (IVA incl.)
Psoriasi: cos'è, cause e rimedi naturali
In questo articolo vedremo cos'è la psoriasi, esamineremo le diverse tipologie di psoriasi, i sintomi, le cause e i rimedi naturali utili a trattarla. Se hai bisogno di ulteriori informazioni ti invitiamo a scrivere un commento e a raccontarci la tua testimonianza con la psoriasi.

Se anche tu sei affetto da psoriasi sai quanto è difficile conviverci, quanto a volte ci si senta diversi dagli altri e quanto si abbia bisogno di trovare dei rimedi per curarla.
Non è ben chiara l’origine della psoriasi.
Si tratta di una patologia che provoca desquamazione della pelle, arrossamenti e prurito. Può apparire a tutte le età e chi ne soffre spesso cade nello sconforto perché sa di doverla portare con sé a lungo.
Se vuoi capire meglio perché convivere con questa patologia richiede tanta forza interiore, puoi leggere il nostro approfondimento sul perché la psoriasi viene definita malattia dei forti.
In realtà, sapere cos’è la psoriasi può aiutare molto nel trattamento della stessa. Esistono addirittura dei rimedi naturali molto semplici che puoi realizzare a casa per ridurre l’infiammazione e vivere una vita più serena.
Scopriamo insieme cos’è la psoriasi, quali sono le possibili cause e soprattutto le cure naturali più efficaci.
Cos’è la Psoriasi
Abbiamo definito la psoriasi come una patologia cronica poiché non si limita a un ristretto arco di tempo ma accompagna i soggetti che ne soffrono per molti anni, a volte anche per tutta la vita.
Si tratta di una malattia autoimmune della pelle causata da un’iperproliferazione di cheratinociti, le cellule presenti nella pelle e nel follicolo pilifero. Questa produzione anomala causa delle squame grigiastre sulla pelle che possono portare a placche e a vere e proprie lesioni cutanee.
Quindi, la psoriasi è una patologia infiammatoria cronica a carattere sistemico, il che significa che può coinvolgere diversi organi e apparati oltre all'epidermide. Colpisce circa il 2-3% della popolazione mondiale, interessando in egual misura uomini e donne.
Dal punto di vista medico, la psoriasi viene classificata come una malattia immunomediata: il sistema immunitario funziona in modo anomalo, con un'iperattivazione dei linfociti T che scatena una risposta infiammatoria eccessiva.
Tale reazione immunitaria alterata porta i cheratinociti a proliferare fino a 10 volte più velocemente del normale, accumulandosi sulla superficie cutanea invece di essere eliminati gradualmente.
La malattia presenta un andamento cronico recidivante, caratterizzato dall'alternanza di periodi di acutizzazione (quando i sintomi peggiorano) e fasi di remissione (quando le lesioni migliorano o scompaiono temporaneamente). In poche parole, anche quando la pelle migliora, la malattia rimane presente nell'organismo e può riacutizzarsi in seguito a fattori scatenanti.
In poche parole, le cellule hanno un ricambio molto più veloce rispetto al normale, il problema è che questo provoca delle lesioni nelle zone colpite e un fastidioso prurito, da cui la malattia prende il nome.
Un po’ di storia sulla Psoriasi
La psoriasi è la malattia dei forti. È una malattia antichissima che pare risalga, secondo i primi documenti babilonesi che la attestano, addirittura al 2.000 a.C. Persino la Bibbia la cita quando parla delle malattie della pelle che colpiscono gli uomini.
Nel XVIII secolo i dermatologi iniziarono a studiarla e a differenziarla da altre malattie della pelle molto più gravi come la lebbra. In questa fase cominciarono a emergere quindi le prime differenze e le possibili conseguenze.
La ricerca continuò anche nel XIX secolo, momento nel quale la malattia venne ancor più approfondita, nonostante si continuasse a pensare che fosse dovuta a un’alterazione degli organi interni.
Fu a metà ‘800 che un dermatologo austriaco di nome Ferdinand von Hebra le diede il nome che porta oggi, ossia psoriasi, che in greco significa “prurito”.
Come compare la Psoriasi
La psoriasi colpisce maggiormente le persone bianche di origine caucasica, di qualunque sesso. In generale può colpire a tutte le età, anche se sono più soggetti coloro che entrano nell’età adulta o che hanno già un’età avanzata.
Vedremo a breve le principali cause che provocano la psoriasi, anche se è difficile individuarne una scatenante con precisione. Pare infatti che si tratti di un insieme di fattori, che vanno da una predisposizione genetica a un’alterazione del sistema immunitario, il tutto in aggiunta a fattori ambientali che possono complicare la situazione.
La psoriasi lieve potrebbe essere inizialmente confusa con la pelle secca o con una dermatite. In realtà si tratta di due condizioni diverse, per questo è molto importante saper riconoscere i sintomi per trattarla in tempo ed evitare che peggiori.
Quali sono le zone più attaccate dalla psoriasi
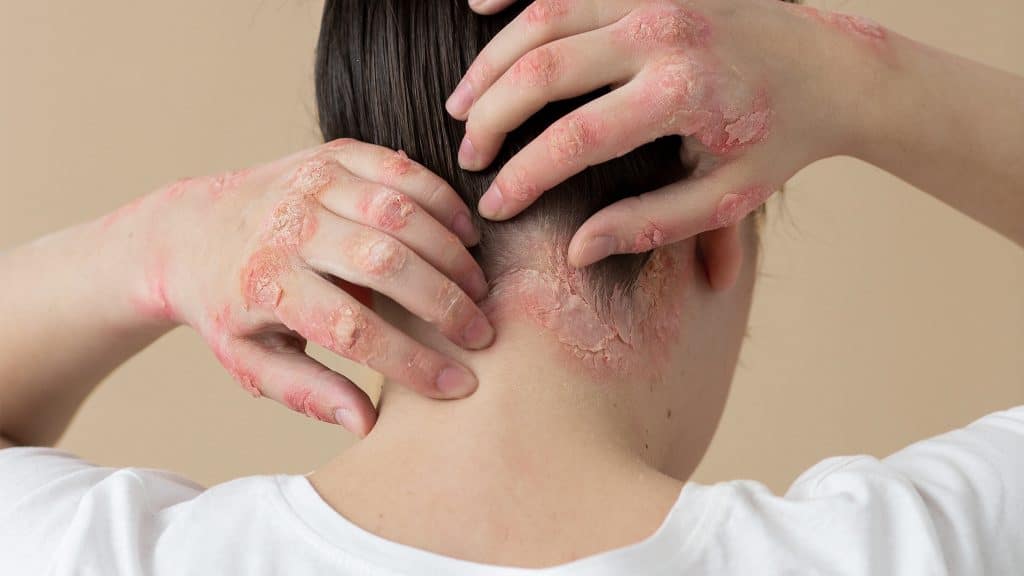
La psoriasi può presentarsi in diverse parti del corpo e molto spesso si tratta di quelle che si flettono, dove la pelle è generalmente più secca.
Tra le zone del corpo principalmente colpite troviamo:
- cuoio capelluto;
- palpebre;
- orecchie;
- mani e piedi;
- polsi;
- gomiti;
- ginocchia;
- unghie.
Ovviamente, tali parti possono essere colpite da forme di gravità variabile e le lesioni, come vedremo a breve, possono essere di forma diversa. Tra l’altro, se le lesioni sono molto ravvicinate, la malattia potrebbe estendersi a una parte più importante del corpo.
Quali sono le cause scatenanti
Non è per nulla semplice individuare un’unica causa da cui dipenda la psoriasi, molto spesso si tratta di una concomitanza di situazioni.
Tra le principali cause della psoriasi troviamo:
Fattori genetici
Una predisposizione a livello familiare può certamente essere un fattore scatenante, anche se non è una regola fissa. La predisposizione genetica alla psoriasi è legata a specifici geni che regolano il sistema immunitario. Tra di essi, il complesso di istocompatibilità HLA-C riveste elevata importanza, in particolare l'allele HLA-Cw6, presente nel 60-70% dei pazienti con psoriasi a esordio precoce. Gli altri geni coinvolti sono quelli che codificano per citochine infiammatorie e per i recettori dell'immunità innata.
Dal punto di vista immunitario, la psoriasi è caratterizzata da un'anomala attivazione dei linfociti T, in particolare dei sottotipi Th1 e Th17. Tali cellule del sistema immunitario rilasciano sostanze infiammatorie (citochine) che stimolano la proliferazione accelerata dei cheratinociti, creando il circolo vizioso dell'infiammazione cronica.
Fattori ambientali
Una lunga esposizione al sole o a sbalzi di temperatura possono influire su una pelle già di per sé secca e predisposta.
Stress psicofisico
La psoriasi da stress sembra colpire sempre più persone che sono state coinvolte in traumi o sottoposte per lunghi periodi di tempo a condizioni di ansia. Tra tutti gli organi, la pelle è la prima a manifestare un problema di natura psicosomatica. Lo stress è un fattore pro-infiammatorio per l'organismo ed è, quindi, considerato un elemento scatenante per molte malattie infiammatorie cutanee, compresa la psoriasi. Molti pazienti riferiscono l'insorgenza delle prime manifestazioni cutanee a seguito di lutti gravi o eventi particolarmente stressanti.
Traumi fisici
Dermatiti, scottature, abrasioni e altre lesioni possono portare alla psoriasi. Spesso, la psoriasi insorge dopo un trauma, ad esempio un incidente stradale, un ricovero per malattia, una frattura ossea o un intervento chirurgico particolarmente debilitante. Non è chiaro se sia il trauma fisico a indurre la psoriasi, oppure lo stress psichico conseguente, o entrambi i fattori.
Infezioni
Esistono infezioni che possono scatenare o peggiorare la psoriasi. Un trigger infettivo particolarmente importante è l'infezione da streptococco beta-emolitico, responsabile di faringotonsilliti. Tale infezione è strettamente collegata alla psoriasi guttata, soprattutto nei bambini e giovani adulti: nel 70-80% dei casi, la comparsa delle tipiche lesioni "a goccia" avviene 10-15 giorni dopo un episodio di mal di gola da streptococco.
Il meccanismo alla base di questa associazione è il mimetismo molecolare: alcune proteine dello streptococco sono simili a proteine presenti nella pelle, per cui i linfociti T attivati per combattere il batterio attaccano per errore anche le cellule cutanee, scatenando la reazione psoriasica. Nelle forme di psoriasi guttata risulta fondamentale trattare adeguatamente l'infezione streptococcica con antibiotici. Anche l'infezione da HIV può far emergere o peggiorare la psoriasi a causa dell'alterazione del sistema immunitario.
Farmaci
Alcuni farmaci non rappresentano una vera e propria causa scatenante della psoriasi, anche se potrebbero peggiorare una condizione già in atto. Tra i medicinali che possono esacerbare la psoriasi troviamo i beta-bloccanti, il litio, i sali d'oro e gli antimalarici di sintesi. Ognuno di essi presenta un prezzo diverso. Alcuni li passa la mutua. Bisogna sempre verificare il costo della cura della psoriasi.
Obesità e sovrappeso
L'obesità rappresenta sia un fattore di rischio per lo sviluppo della psoriasi sia un elemento che ne peggiora la gravità. Il tessuto adiposo in eccesso produce sostanze infiammatorie (adipochine) che alimentano l'infiammazione sistemica, creando un circolo vizioso. Le persone obese con psoriasi rispondono anche meno bene ai trattamenti rispetto ai normopeso. La perdita di peso nei pazienti in sovrappeso può portare a un significativo miglioramento della malattia.
Altri fattori scatenanti
Tra le altre motivazioni che possono contribuire all'insorgenza o al peggioramento della psoriasi troviamo il fumo di sigaretta, l'abuso di alcol e una cattiva alimentazione povera di nutrienti essenziali.
Quali sono i sintomi della Psoriasi
È una malattia che può presentarsi con diversi livelli di gravità; tuttavia, ci sono dei sintomi abbastanza comuni che possono aiutarti a riconoscerla:
- desquamazione;
- arrossamento;
- prurito;
- bruciore;
- tensione;
- placche;
- papule;
- lesioni.
In poche parole, la porzione di pelle affetta da psoriasi tende a essere molto secca, a squamarsi e a ledersi molto facilmente. Le placche e le papule hanno generalmente dei contorni ben definiti e tutta la zona è spesso caratterizzata da un arrossamento e da una sensazione di prurito.
Non sempre si manifesta con la stessa intensità. Può aggravarsi in certi periodi dell’anno, come l’inverno, oppure in situazioni particolarmente stressanti. Quindi, si tratta di una malattia cronica e i sintomi possono alternarsi ciclicamente da più lievi a più gravi.
Ora andremo ad analizzare le diverse tipologie di psoriasi.
Le diverse forme di Psoriasi
Oltre a un diverso grado di intensità, la psoriasi può manifestarsi anche in forme differenti in base alla sua natura e alla zona colpita. Non si può parlare di un’unica patologia, anche se il nome le accomuna tutte.
La più diffusa è certamente la psoriasi a placche, mentre le altre interessano solo una piccola percentuale della popolazione.
Inoltre, è molto importante sapere che un singolo individuo può anche avere più varianti di psoriasi in parti diverse del corpo oppure può anche capitare che la malattia evolva. Saper riconoscere la forma di cui si soffre è molto importante per procedere con la cura più corretta.
Immagini della Psoriasi
Le immagini possono, meglio delle parole, mostrare le differenze tra le diverse forme di psoriasi.
Psoriasi Pustolosa
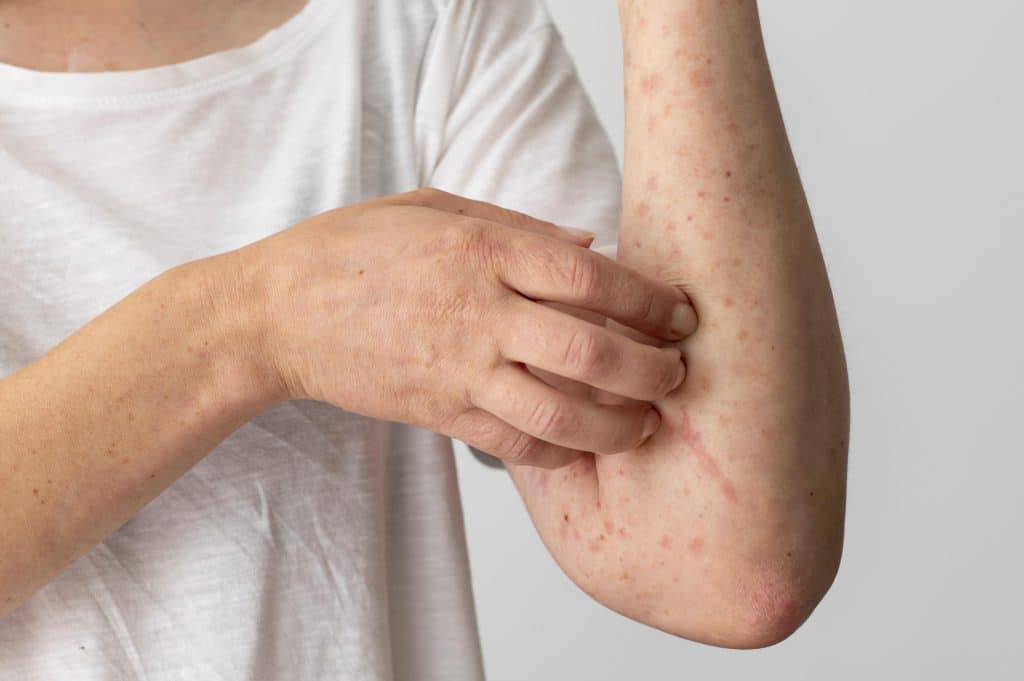
Iniziamo parlando di una delle forme più gravi di psoriasi, quella pustolosa. Come dice il nome stesso, la sua particolarità è quella di essere caratterizzata dalla presenza di pustole piene di pus.
Si tratta in poche parole di vesciche che possono portare con sé una fastidiosa sensazione di bruciore, un rossore generale di tutta l’area e sintomi anche più gravi come febbre e infezioni batteriche.
Questa forma di solito si presenta sulle mani e sui piedi ed è abbastanza fastidiosa proprio perché impedisce di svolgere con agio le normali attività quotidiane. Colpisce maggiormente le persone adulte rispetto a quelle giovani e non è assolutamente da sottovalutare.
Psoriasi Inversa
La psoriasi inversa, o invertita, è una forma che può manifestarsi anche in aggiunta ad altre tipologie e interessa in particolar modo le pieghe della pelle. Appare quindi nelle ascelle, sotto ai glutei, nella zona inguinale o sotto i seni. Queste zone sono già sottoposte a un notevole stress poiché sono più morbide e vengono continuamente frizionate dallo sfregamento durante tutto il giorno.
Pur non essendo così grave come la psoriasi pustolosa, non è facile curarla. Questa resistenza è dovuta proprio al fatto che le zone interessate sono sempre umide e in movimento.
La psoriasi inversa colpisce principalmente gli anziani e anche i soggetti in sovrappeso. L’obesità, infatti, è spesso associata alla psoriasi. Non è un fattore scatenante, ma spesso è correlato e può portare a un peggioramento della malattia.
Psoriasi Eritrodermica
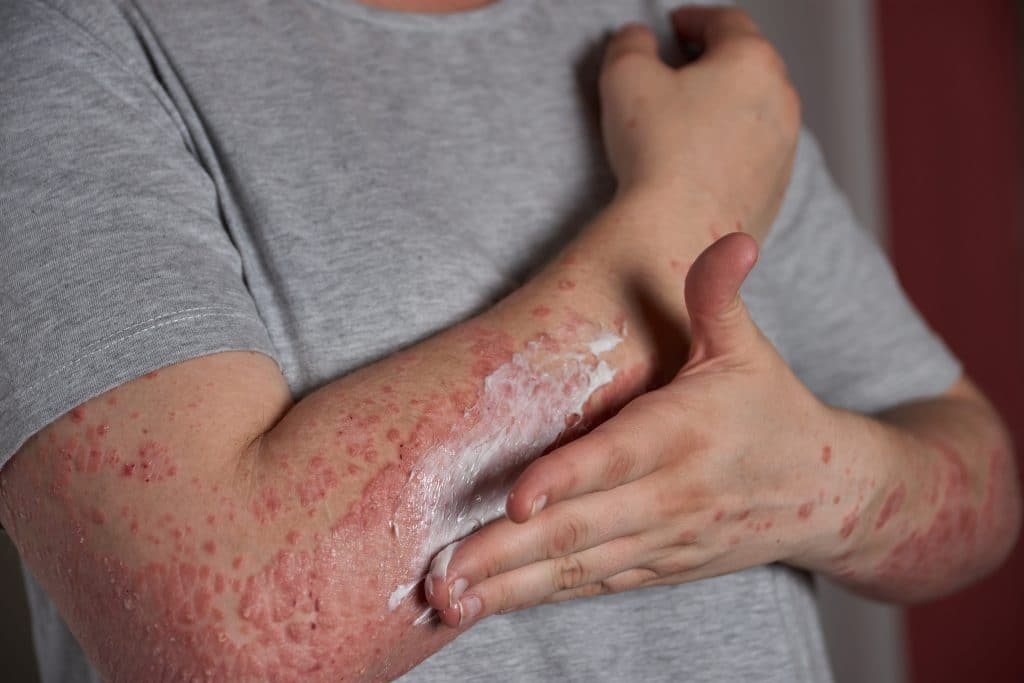
A differenza delle precedenti forme di psoriasi che abbiamo visto, la forma eritrodermica caratterizza una parte molto estesa di pelle, quasi la totalità del corpo.
La pelle si presenta molto infiammata e arrossata, caratterizzata da una sensazione di tensione e di prurito. Molto spesso si gonfia e provoca un vero e proprio dolore diffuso. Può portare anche alla desquamazione della pelle e a una forte disidratazione.
Data l’estensione della patologia, molto spesso è necessario un intervento medico perché è praticamente invalidante per chi ne soffre. Una grande porzione di pelle desquamata aumenta anche il rischio di lesioni e conseguenti infiammazioni, che possono peggiorare ancora di più la condizione.
Psoriasi del Cuoio Capelluto
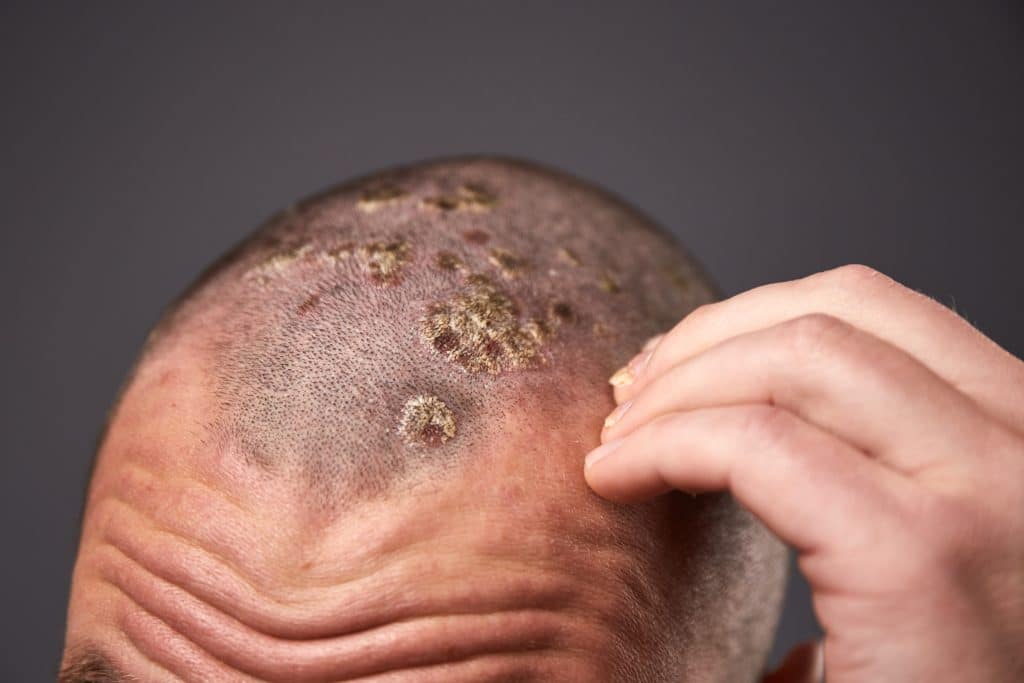
La pelle del cuoio capelluto può essere caratterizzata da diverse patologie; sebbene molto comuni siano la forfora e la dermatite, anche la psoriasi può manifestarsi in questa parte del corpo.
I sintomi sono simili a quelli di molte altre forme, ossia si formano delle chiazze sulla pelle che prudono. Per questo motivo viene spesso confusa con la forfora, perché la desquamazione è una naturale conseguenza sia delle lesioni che del grattarsi a causa del fastidio.
Si tratta di una forma più fastidiosa che pericolosa, anche perché non determina assolutamente la caduta dei capelli. Il fastidio deriva proprio dalla pelle morta che cade sulle spalle a causa del prurito e del continuo grattarsi.
Il disagio è dovuto al fatto che il disturbo può diventare anche molto evidente. Come ogni altra forma è necessario trattarla il prima possibile per evitare che si aggravi.
Psoriasi Volgare
La psoriasi volgare, meglio conosciuta come psoriasi a placche, è la forma più comune e colpisce quasi l’80% delle persone soggette a questa malattia. Si può verificare a diverse età, anche se si manifesta maggiormente negli adulti.
È la classica forma che colpisce mani e piedi, gomiti e ginocchia, il viso e il cuoio capelluto, e persino la parte bassa della schiena. La zona interessata è arrossata e spesso gonfia, la pelle è squamata e possono esserci delle papule.
È anche la forma più cronica, quindi duratura. L’aspetto positivo è che non si manifesta sempre con la stessa intensità, ciò significa che può peggiorare così come regredire. A volte peggiora anche perché chi ne soffre tende a grattarsi molto e a rompere anche i capillari sotto la cute, aprendo un varco a possibili infezioni.
È una forma abbastanza fastidiosa anche perché è molto visibile e ciò mette a disagio chi ne soffre.
Psoriasi Guttata
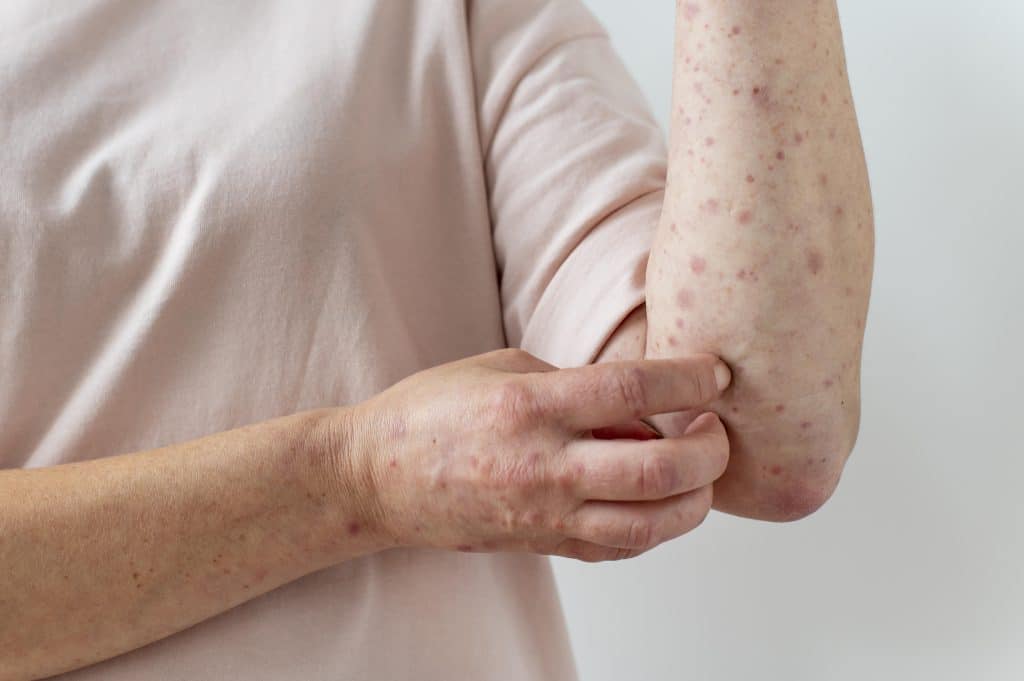
Tale forma di psoriasi, a differenza delle precedenti, è molto più comune nell’infanzia e negli adolescenti. La zona interessata è meno gonfia rispetto ad altre tipologie della malattia, però è caratterizzata dal classico rossore e da macchie rosse, da cui prende il nome.
Può manifestarsi sia come prima forma di psoriasi sia a seguito della tipologia a placche. Le zone sono spesso le medesime: cuoio capelluto, viso, mani, piedi e può interessare anche il tronco.
È una forma che può anche avere una breve durata, nel senso che può esaurirsi nell’arco di qualche settimana. Tuttavia, al classico fastidio causato dal rossore e dalla desquamazione si aggiungono anche altri effetti collaterali come febbre, malessere generale e persino diarrea.
Psoriasi ungueale (onicopatia psoriasica)
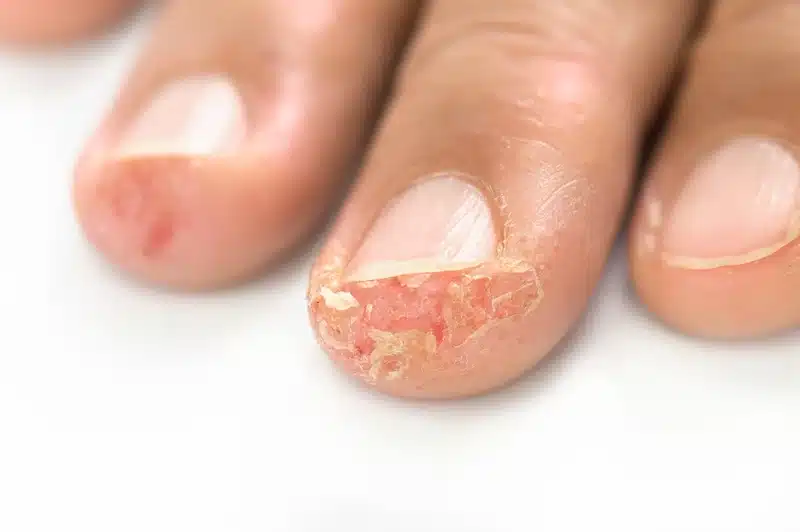
Le unghie sono frequentemente colpite dalla psoriasi, con un interessamento che riguarda il 30-50% dei pazienti con psoriasi cutanea e fino all'80-90% di coloro che sviluppano anche artrite psoriasica.
La psoriasi ungueale viene anche definita onicopatia psoriasica e può presentarsi da sola o in associazione ad altre forme di psoriasi.
Le alterazioni ungueali tipiche della psoriasi sono:
- pitting ungueale: piccole depressioni puntiformi sulla superficie dell'unghia, che le conferiscono un aspetto simile a un ditale da cucito;
- onicolisi: sollevamento e distacco della lamina ungueale dal letto sottostante, con formazione di aree biancastre o giallastre;
- ipercheratosi subungueale: accumulo di materiale corneo sotto l'unghia che la solleva e la ispessisce;
- discromie: macchie di colore giallastro o bruno ("macchie ad olio");
- onicodistrofia: alterazione completa della struttura ungueale con deformazione e fragilità.
La psoriasi ungueale viene spesso confusa con le onicomicosi (infezioni fungine delle unghie), perciò serve una diagnosi differenziale accurata da parte del dermatologo. A differenza delle micosi, la psoriasi ungueale raramente causa dolore, sebbene possa essere esteticamente molto invalidante.
Un aspetto da sottolineare riguarda il fatto che la presenza di psoriasi ungueale è un importante fattore predittivo per lo sviluppo di artrite psoriasica: chi presenta alterazioni delle unghie ha un rischio significativamente più alto di sviluppare un coinvolgimento articolare. La psoriasi ungueale richiede sempre un monitoraggio attento e un trattamento specifico.
La qualità della vita è compromessa per le persone affette da Psoriasi?
La psoriasi lieve permette ai soggetti che ne sono affetti di condurre una vita normale. Ciò non significa che non rappresenti un profondo limite, soprattutto a livello psicologico, perché la pelle è il nostro biglietto da visita nelle interazioni con il resto del mondo.
È l’organo più esteso di tutto il corpo ed è la prima cosa che le altre persone vedono. Il fatto che sia arrossata, squamata e che causi continuamente prurito fa provare molto disagio. Le altre persone spesso non sanno di che malattia si tratti e potrebbero pensare che sia contagiosa, anche se la psoriasi non lo è.
Nelle forme più gravi diventa invalidante. Questo capita sia quando interessa quasi tutta la superficie del corpo sia quando causa febbre e malessere. In tale caso è necessario rivolgersi tempestivamente al medico e in certi casi è da considerare anche il ricovero.
La psoriasi può essere grave?
Come abbiamo già visto parlando delle diverse forme di psoriasi, la risposta è Sì.
La psoriasi può manifestarsi in una forma grave oppure può diventarla a seguito del decorso o come conseguenza del comportamento di chi ne soffre. Abbiamo già detto che la pelle è molto secca, si squama e ciò rende molto più facile provocare delle lesioni che possono successivamente infettarsi.
Per questo motivo, soprattutto quando la malattia è ancora a uno stadio accettabile, è importante agire tempestivamente con una cura per la psoriasi. Le cure variano ovviamente in base alla gravità e molto spesso deve essere diagnosticata dal medico. Così sei sicuro di non sottovalutare il problema.
Come viene diagnosticata la Psoriasi?
La diagnosi della psoriasi deve essere condotta da un dermatologo, quindi un esperto in questo settore. Il primo esame viene condotto sull’aspetto clinico del paziente, vengono quindi valutare l’estensione e la gravità delle lesioni. Se interessano meno del 10% della superficie del corpo generalmente vengono considerate lievi; tuttavia, questa è solo una considerazione di massima perché non va dimenticato che ci sono forme di questa malattia anche molto gravi.
Un altro esame che lo specialista può condurre è quello su un campione di pelle prelevato dal paziente. Attraverso l’analisi di laboratorio è possibile scoprire con maggiore certezza se si tratta di psoriasi e non di un’altra malattia della pelle come la dermatite o che addirittura non si tratti di una reazione a un virus.
Classificazione della gravità
La gravità della psoriasi viene valutata considerando diversi parametri:
- estensione della superficie corporea interessata (Body Surface Area - BSA): si parla di psoriasi lieve quando le lesioni coprono meno del 3% del corpo, moderata tra 3-10%, grave oltre il 10%;
- indice PASI (Psoriasis Area and Severity Index): uno strumento che combina l'estensione delle lesioni con la loro severità (eritema, infiltrazione, desquamazione). Il PASI va da 0 a 72, dove valori più alti indicano una psoriasi più grave;
- localizzazione delle lesioni: il coinvolgimento di aree visibili (viso, mani) o funzionalmente importanti (palmi, piante, genitali) aumenta l'impatto della malattia anche se l'estensione è limitata;
- impatto sulla qualità di vita: valutato con questionari specifici come il DLQI (Dermatology Life Quality Index), che indaga quanto la psoriasi influenzi le attività quotidiane, il lavoro e le relazioni sociali.
La gravità della psoriasi non dipende solo dall'estensione delle lesioni.
Una persona con psoriasi che copre il 2% del corpo (formalmente "lieve") localizzata su viso e mani può avere un impatto sulla qualità di vita molto maggiore rispetto a chi ha il 5% di lesioni sulla schiena.
Esami di laboratorio e strumentali
Sebbene non esistano esami del sangue specifici per diagnosticare la psoriasi, il dermatologo può richiedere:
- emocromo completo e indici di infiammazione (VES, PCR) per valutare lo stato infiammatorio generale;
- fattore reumatoide e anti-CCP: per escludere l'artrite reumatoide in presenza di dolori articolari;
- HLA-B27: tipizzazione genetica utile nelle forme con coinvolgimento della colonna vertebrale;
- funzionalità epatica e renale: necessari prima di iniziare alcune terapie sistemiche;
- tampone faringeo con ricerca di streptococco: nelle forme guttate acute;
- biopsia cutanea: prelievo di un piccolo frammento di pelle che viene analizzato al microscopio. Viene eseguita solo nei casi dubbi, quando le caratteristiche cliniche non sono sufficienti per una diagnosi certa o quando bisogna escludere altre patologie cutanee.
Il trattamento medico
La psoriasi non può essere guarita definitivamente.
Oggi disponiamo però di terapie molto efficaci in grado di controllare la malattia e migliorare notevolmente lo stato di salute dei pazienti.
La scelta del trattamento più adatto dipende da alcuni fattori: gravità della psoriasi, localizzazione delle lesioni, risposta a terapie precedenti, presenza di comorbidità come l'artrite psoriasica, ed età del paziente.
Terapie topiche
Rappresentano il trattamento di prima scelta per le forme lievi-moderate e sono:
- corticosteroidi topici: potenti antinfiammatori che riducono eritema, prurito e infiltrazione. Vanno usati secondo le indicazioni mediche per evitare effetti collaterali come l'assottigliamento cutaneo;
- analoghi della vitamina D (calcipotriolo, calcitriolo, tacalcitolo): rallentano la proliferazione dei cheratinociti e modulano la risposta immunitaria. Spesso vengono combinati con i corticosteroidi per potenziarne l'efficacia;
- retinoidi topici (tazarotene): derivati della vitamina A che normalizzano la differenziazione cellulare;
- inibitori della calcineurina (tacrolimus, pimecrolimus): immunomodulatori particolarmente utili per zone sensibili come viso e pieghe;
- cheratolitici (acido salicilico, urea): rimuovono le squame facilitando la penetrazione di altri principi attivi.
Fototerapia
La terapia con raggi ultravioletti sfrutta l'effetto immunosoppressivo della luce per ridurre l'infiammazione:
- UVB a banda stretta (UVB-NB): considerata la fototerapia più sicura ed efficace, particolarmente indicata per la psoriasi a placche diffusa;
- PUVA (psoraleni + UVA): riservata ai casi più resistenti, richiede l'assunzione di farmaci fotosensibilizzanti prima dell'esposizione.
La fototerapia richiede 2-3 sedute settimanali per diversi mesi e deve essere eseguita in centri specializzati sotto stretto controllo medico per monitorare il rischio di effetti collaterali a lungo termine.
Terapie sistemiche tradizionali
Per le forme moderate-gravi che non rispondono ai trattamenti topici, si ricorre a farmaci da assumere per bocca o tramite iniezione:
- metotrexato: immunosoppressore che riduce la proliferazione cellulare e l'infiammazione. Richiede controlli ematici periodici per monitorare la funzionalità epatica;
- ciclosporina: potente immunosoppressore indicato per le forme gravi. Va monitorata attentamente la pressione arteriosa e la funzionalità renale;
- acitretina: retinoide orale particolarmente efficace nelle forme pustolose e eritrodermiche. Controindicato in gravidanza e richiede controlli dei lipidi ematici.
Tali farmaci tradizionali, pur efficaci, presentano limiti legati agli effetti collaterali e alla necessità di monitoraggi frequenti.
Farmaci biologici
Negli ultimi due decenni, l'introduzione dei farmaci biologici ha rivoluzionato completamente il trattamento della psoriasi moderata-grave.
Si tratta di molecole prodotte attraverso tecniche di ingegneria genetica che agiscono in modo mirato su specifiche componenti del sistema immunitario responsabili dell'infiammazione psoriasica.
I farmaci biologici vengono somministrati tramite iniezione sottocutanea o infusione endovenosa e sono riservati ai pazienti con:
- psoriasi moderata-grave che non risponde ai trattamenti convenzionali;
- controindicazioni o intolleranza alle terapie sistemiche tradizionali;
- artrite psoriasica associata;
- psoriasi che compromette significativamente la qualità di vita.
Le principali categorie di farmaci biologici sono:
- inibitori del TNF-alfa (fattore di necrosi tumorale): adalimumab, etanercept, infliximab. Bloccano una citochina pro-infiammatoria chiave nel processo psoriasico;
- inibitori dell'IL-12/IL-23: ustekinumab. Agisce su due interleuchine coinvolte nell'attivazione dei linfociti T;
- inibitori dell'IL-17: secukinumab, ixekizumab, brodalumab. Bloccano un'altra citochina fondamentale nell'infiammazione psoriasica;
- inibitori dell'IL-23: guselkumab, risankizumab, tildrakizumab; rappresentano l'ultima generazione di biologici con efficacia molto elevata e lunga durata d'azione.
I farmaci biologici hanno dimostrato tassi di risposta molto elevati, con molti pazienti che raggiungono il blanching completo (pelle completamente pulita) o quasi completo delle lesioni.
Inoltre, presentano un profilo di sicurezza generalmente favorevole, sebbene richiedano screening per infezioni (tubercolosi, epatiti) prima dell'inizio del trattamento e monitoraggio durante la terapia.
Farmaci innovativi
Assieme ai biologici, negli ultimi anni sono stati introdotti nuovi farmaci orali che agiscono all'interno delle cellule bloccando specifiche vie di segnalazione:
- inibitori della fosfodiesterasi-4 (PDE4): apremilast. Farmaco orale indicato per psoriasi moderata e artrite psoriasica;
- inibitori delle JAK chinasi: deucravacitinib. Nuova classe di farmaci orali con elevata efficacia.
Questi farmaci rappresentano un'alternativa interessante per i pazienti che preferiscono una terapia orale o hanno controindicazioni ai biologici.
L'approccio personalizzato
La scelta del trattamento più appropriato deve essere sempre personalizzata in base alle caratteristiche del singolo paziente.
Il dermatologo valuterà attentamente:
- l'estensione e la gravità della psoriasi;
- la presenza di artrite psoriasica o altre comorbidità;
- l'impatto sulla qualità di vita;
- le preferenze del paziente (terapia orale vs iniettiva, frequenza delle somministrazioni);
- la storia di trattamenti precedenti;
- eventuali controindicazioni.
L'obiettivo moderno del trattamento non è più solo ridurre le lesioni cutanee, bensì raggiungere il controllo completo della malattia e migliorare globalmente la qualità di vita del paziente, considerando anche gli aspetti psicologici e sociali.
I rimedi naturali contro la Psoriasi
Se soffri di psoriasi non devi per forza orientarti verso terapie farmacologiche. Esistono anche tantissimi rimedi naturali che possono aiutarti a trattare il problema senza incappare in spiacevoli effetti collaterali.
Alcuni li potremmo definire i classici “rimedi della nonna”, mentre altri sono dei veri e propri trattamenti naturali che hanno preso sempre più piede tra chi pensa che in natura ci sia tutto ciò di cui l’organismo ha bisogno.
Scopriamo insieme quali sono i rimedi naturali che puoi provare già da oggi.
Unguento naturale contro la Psoriasi
Le creme, in particolar modo l’unguento per la psoriasi, sono tra i rimedi più scelti perché applicabili direttamente sulla pelle. L’azione locale, in questo caso, è molto efficace sia per calmare il prurito, donando una sensazione di sollievo e freschezza, sia per ridurre l’infiammazione.
Ovviamente, molto dipende dai principi attivi contenuti all’interno dell’unguento. Se decidi di acquistarne uno naturale, controlla che tra gli ingredienti figurino delle piante idratanti, lenitive, antinfiammatorie e antisettiche.
Questo trattamento può essere eseguito sia da solo, sia in combinazione all’assunzione di farmaci, soprattutto se farmaci biologici. Inoltre, è un rimedio adatto a tutte le tipologie di pelle, anche quelle più sensibili.
L’unguento per pelli con psoriasi può essere utilizzato soprattutto dopo i bagni, quando la pelle tende a seccarsi ancora di più, e in ogni momento in cui ne senti la necessità.
Olio viso e corpo naturale contro la Psoriasi
Un’altra cura per la psoriasi a livello topico è l’utilizzo di un olio corpo. Anche in questo caso è molto importante scegliere i giusti ingredienti: i migliori per il trattamento della psoriasi sono l’olio di CBD, l’olio di macadamia, l’olio di jojoba così come l’olio di avocado.
Tale prodotto è molto versatile perché può essere utilizzato direttamente sulla zona interessata dal disturbo, applicandolo con un lieve massaggio fino al completo assorbimento, oppure tramite impacco.
L’olio non soltanto è in grado di lenire ma anche di idratare a fondo la pelle; la psoriasi porta con sé anche una profonda disidratazione.
Quando scegli l’olio corpo contro la psoriasi assicurati che si tratti di un prodotto clinicamente testato, adatto al trattamento di pelli sensibili affette da questo disturbo.
Aloe vera

Una pianta utilizzata da migliaia di anni nella medicina alternativa e che continua a riscuotere un enorme successo in tutto il mondo è l’aloe vera. È una pianta dalle foglie carnose che nasce nelle aree calde di Africa, Asia e America ma anche nelle zone mediterranee.
L’aloe vera viene spesso utilizzata in gel, la sua consistenza è un po’ appiccicosa ma risulta estremamente efficace grazie alle proprietà delle sue componenti. Infatti, contiene vitamine, minerali, enzimi, saccaridi, aminoacidi, antiossidanti e tantissimo altro ancora.
Numerosi studi hanno provato l’efficacia dell’aloe nel trattamento della psoriasi, oltre che di altre malattie e condizioni della pelle. Uno studio sul trattamento locale naturale della psoriasi ha dimostrato l’efficacia dell’aloe vera anche in soggetti con forme moderate.
L’utilizzo migliore che puoi fare dell’aloe è l’applicazione topica, quindi direttamente sulla porzione di pelle interessata dalla malattia.
Aceto di mele

L’aceto di mele è il classico rimedio della nonna quando si vuole trattare il cuoio capelluto. Dato che la psoriasi può interessare anche questa parte del corpo, l’aceto di mele rimane tuttora un rimedio efficace.
La sua più grande proprietà è quella di lenire la pelle e uccidere i batteri, ciò significa che aiuta a pulire tutto il cuoio capelluto. Inoltre, ha anche delle proprietà antiossidanti essenziali per la pelle.
L’unico problema riguardante l’aceto di mele è che potrebbe bruciare eccessivamente e quindi procurarti più fastidio di quello che già provi. Per capire se l’aceto di mele è un rimedio adatto a te, applicane qualche goccia su una piccola porzione di pelle e vedi come reagisce. Se non brucia e non si arrossa puoi procedere con il trattamento.
Curcuma

È una spezia molto utilizzata in cucina in diverse parti del mondo e oggi di grande utilizzo anche nel nostro Paese. Non soltanto viene scelta per il suo sapore ma anche per le sue tante proprietà.
Si è rivelata anche un efficace rimedio per il trattamento della psoriasi. Ha proprietà antiossidanti e antinfiammatorie che la rendono molto adoperata anche nel settore cosmetico e nella medicina alternativa.
Può essere utilizzata sia a livello topico sia come integratore alimentare. A livello locale rimargina le lesioni e pare che riesca persino a ridurre i sintomi e a prevenire delle acutizzazioni. Questo è possibile perché la curcuma sembra incidere sulla proteina da cui dipende l’eccessiva produzione di cellule della pelle, ossia ciò che dà vita alla malattia.
Olio di Tea Tree

È una pianta originaria dell’Australia, tuttavia non è necessario andare fin là per poter beneficiare delle sue proprietà. Oggigiorno i prodotti che contengono il Tea Tree si trovano anche da noi oppure si possono acquistare online.
L’olio di Tea Tree è particolarmente adatto per la cura delle malattie e di altre condizioni della pelle grazie alle sue proprietà antinfiammatorie, antibatteriche e antimicotiche.
Come per tanti altri trattamenti naturali è sempre bene provare una piccola quantità di prodotto su una porzione circoscritta di pelle per essere certi che non scateni reazioni allergiche o comunque spiacevoli.
Nel caso in cui non provochi arrossamenti o eruzioni cutanee, puoi provare a utilizzarlo per la cura della psoriasi. Non ci sono ancora prove scientifiche a riguardo, ma se hai già tentato altre strade che non hanno funzionato magari potresti provare anche questa.
Uva dell’Oregon

Per il trattamento dei disturbi della pelle è molto efficace anche la Mahonia, anche conosciuta come Uva dell’Oregon.
È adatta al trattamento della psoriasi poiché lavora sul sistema immunitario, oltre ad avere moltissime altre proprietà che rendono la pianta adatta a trattare un ventaglio davvero ampio di disturbi.
L’uso finora più studiato dell’Uva dell’Oregon come cura per la psoriasi è quello a livello topico, quindi attraverso una crema per psoriasi applicata direttamente sulla zona interessata.
Sembra che la Mahonia sia in grado di alleviare i sintomi della malattia senza causare particolari effetti collaterali. A dirlo è una revisione sull’efficacia e sulla sicurezza della Mahonia nel trattamento topico sia della psoriasi che della dermatite atopica.
I dermatologi hanno iniziato a interessarsene vista l’emergente tendenza dei pazienti a chiedere rimedi naturali piuttosto che farmacologici.
Bagni con il sale

Un altro rimedio casalingo utilizza un prodotto che tutti abbiamo in casa, ossia il sale. In particolare, il sale del Mar Morto è molto ricco di minerali e ciò lo rende ideale per il trattamento dei disturbi alla pelle.
Puoi aggiungerne un po’ a un bagno e in qualche settimana vedrai una regressione dei sintomi. Se lo desideri puoi aggiungere anche un po’ di olio per alleviare ancora di più l’irritazione. A dirlo è uno studio controllato sull’effetto del sale del Mar Morto proprio nel trattamento della psoriasi.
I risultati hanno dimostrato che i pazienti trattati con questa particolare tipologia di sale hanno notato molti più benefici di coloro che hanno utilizzato solamente del sale comune. Tra l’altro, i pazienti che hanno partecipato allo studio avevano una psoriasi che interessava più del 15% del corpo.
Omega-3

Gli acidi grassi Omega-3 si trovano in tantissimi alimenti come alcune tipologie di pesce, semi, soia e anche in piante come la cannabis.
Gli Omega-3 sono efficaci nel ridurre le infiammazioni, quindi utili nel trattamento di numerose patologie; la ricerca ha dimostrato che lo sono anche nel caso della psoriasi. Uno studio sulla dieta integrata con gli acidi grassi ha messo in luce un miglioramento dei sintomi della malattia.
Nella loro assunzione, risultano importanti sia la qualità degli acidi grassi assunti sia il dosaggio. Il trattamento non è da intendersi come sostitutivo della normale dieta ma un supplemento.
Luce solare

Nel caso della psoriasi, i raggi UV possono aiutare, a patto di saper dosare l’esposizione al sole. Se ti esponi gradualmente e per dei brevi periodi di tempo, il sole può migliorare molto l’aspetto della tua pelle.
Come mai accade questo? Perché le cellule della pelle affetta da psoriasi tendono a rigenerarsi molto più velocemente del normale. Invece, i raggi UV rallentano la crescita delle cellule migliorando così i sintomi.
Ovviamente, devi stare attento a non scottarti perché la pelle è molto più sensibile del normale e un’ustione peggiorerebbe la situazione invece di migliorarla. Prima dell’esposizione applica almeno una protezione solare 30 per evitare scottature ed eritemi.
Se vuoi essere sicuro di non sbagliare, soprattutto se hai una pelle molto sensibile, puoi chiedere consiglio al tuo medico di fiducia prima di tentare questo rimedio.
Se invece sei attratto dai prodotti naturali per la pelle con psoriasi, nel nostro store puoi trovare diverse soluzioni adatte a tutte le esigenze. Visitalo subito e scegli di curare la tua pelle con il potere delle piante!
Iscriviti alla nostra newsletter.
Scrivi un commento
Devi essere connesso per inviare un commento.