Dieta anti-psoriasi: la guida mediterranea antinfiammatoria
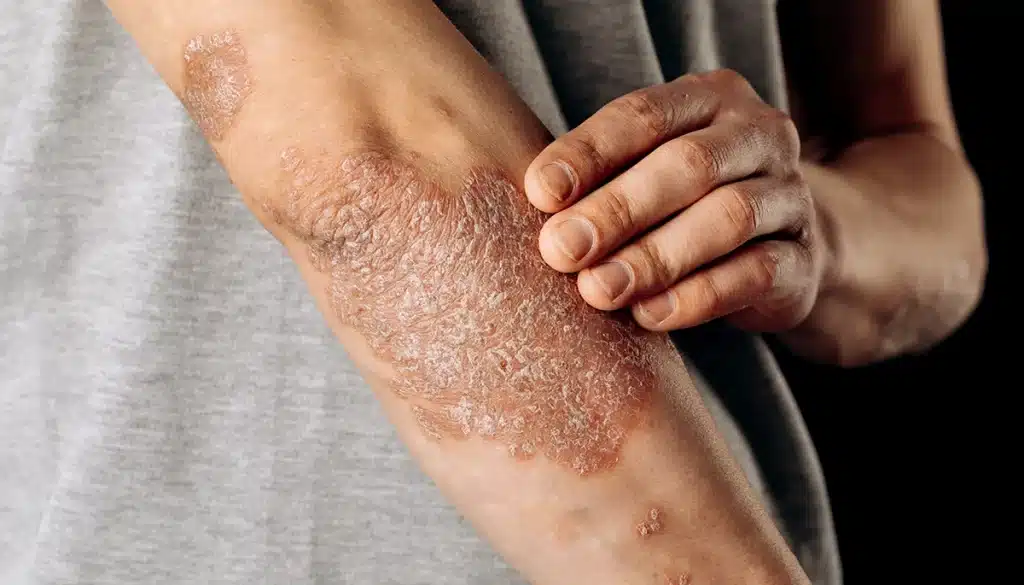
La psoriasi è una malattia infiammatoria cronica della cute che colpisce circa il 2–3% della popolazione mondiale.
Chi la vive ogni giorno conosce bene il peso delle chiazze eritematose e desquamanti, del prurito persistente e delle riacutizzazioni difficili da prevedere. Non a caso, la psoriasi a causa del suo impatto sulla vita quotidiana di chi ne soffre, è spesso definita come “la malattia dei forti”.
Quello che molte persone non sanno ancora è che la ricerca scientifica più recente sta confermando un legame tra alimentazione e gravità della psoriasi.
Oggi non vogliamo parlarvi di una dieta miracolosa né di una lista di cibi proibiti. Desideriamo guidarvi alla scoperta di un modello nutrizionale, la dieta mediterranea, capace di agire sull'infiammazione che alimenta la psoriasi.
Il trial clinico MEDIPSO, pubblicato su JAMA Dermatology nel 2025, ha dimostrato che 16 settimane di dieta mediterranea supervisionata hanno determinato nel 47,4% dei partecipanti una riduzione del 75% della gravità clinica contro lo 0% nel gruppo a dieta standard [1].
Questi dati recentissimi aprono la strada a un approccio integrato: dieta, integratori e cosmesi che lavorano insieme, non in alternativa alla terapia prescritta dal dermatologo.
Cos'è la psoriasi e perché è una malattia infiammatoria
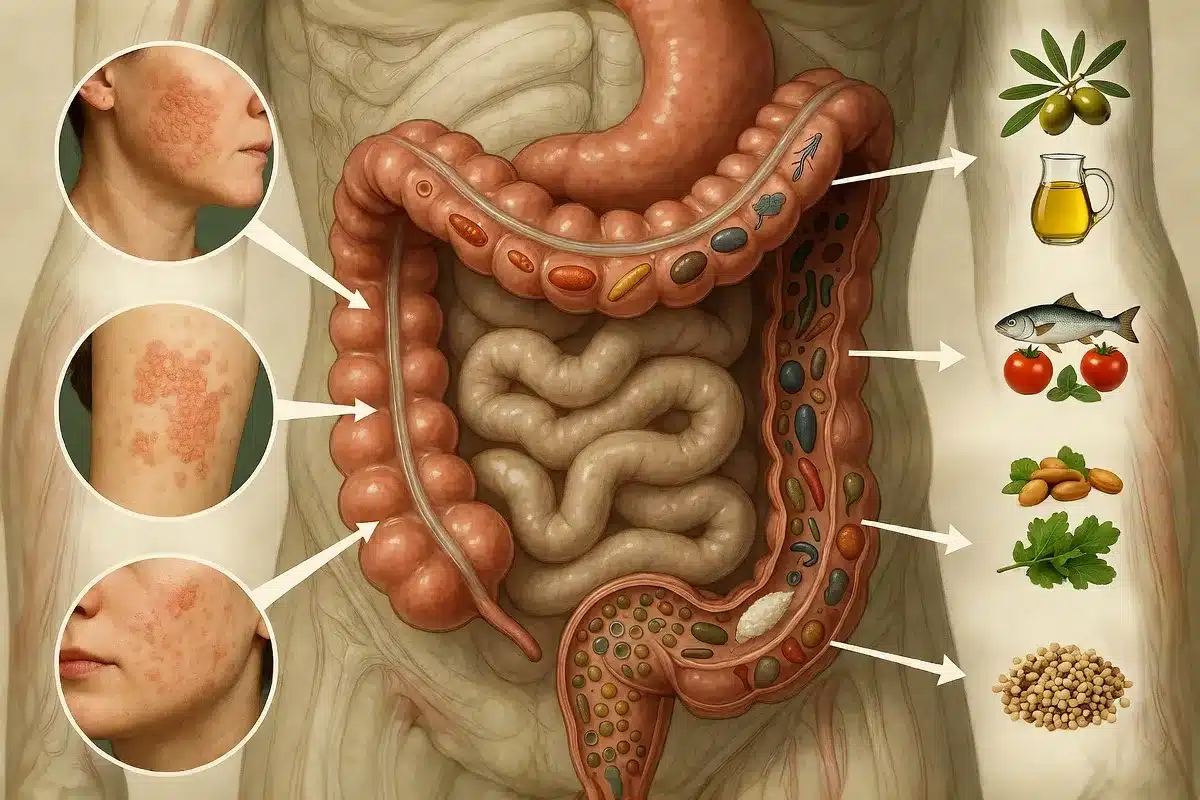
Si tratta di una patologia autoimmune cronica in cui il sistema immunitario attacca per sbaglio le cellule della cute, accelerando il loro ciclo di rinnovamento da 28 a soli 3–5 giorni. Il risultato dell’alterazione del microbioma cutaneo è la formazione delle tipiche placche ipercheratosiche argentee localizzate su gomiti, ginocchia, cuoio capelluto e zona lombare. Queste placche possono presentarsi, sebbene con minor frequenza, anche sul viso, in particolare sulle labbra.
Al centro del processo infiammatorio si trovano tre citochine principali: IL-17A, IL-23 e TNF-alfa. Queste molecole segnalano ai cheratinociti di proliferare in modo anomalo e sostengono l'auto-alimentazione del ciclo infiammatorio. È proprio su di esse che agiscono i farmaci biologici di nuova generazione.
Comprendere questo meccanismo è utile anche per capire perché certi alimenti peggiorano il quadro clinico, mentre altri lo attenuano.
La psoriasi è spesso associata a comorbilità sistemiche: sindrome metabolica, malattie cardiovascolari, diabete di tipo 2 e, in circa il 30% dei casi, artrite psoriasica. Questo rende il controllo dell'infiammazione sistemica, anche attraverso la dieta, una priorità.
I principali fattori che scatenano le riacutizzazioni includono stress, sovrappeso, infezioni da streptococco, farmaci e un'alimentazione ricca di cibi pro-infiammatori. Con questa premessa, vale la pena capire esattamente come il cibo agisce sull'infiammazione cutanea.
Come il cibo influenza l'infiammazione cutanea
Il legame tra regime alimentare e psoriasi passa attraverso tre fattori distinti ma legati: la regolazione delle citochine infiammatorie, l'equilibrio del microbiota intestinale e il controllo del peso corporeo.
Il primo meccanismo riguarda i precursori lipidici dell'infiammazione. L'acido arachidonico presente in carni rosse grasse, salumi, burro e uova è il principale responsabile della sintesi di leucotriene B4 (LTB4) e prostaglandina E2 (PGE2). Tali molecole amplificano la cascata infiammatoria. Al contrario, gli acidi grassi omega-3 EPA e DHA producono mediatori anti-infiammatori.
Il secondo meccanismo è l'asse intestino-pelle. Studi recenti mostrano che i pazienti con psoriasi presentano un’alterazione del microbiota intestinale. In particolare, si tratta di una riduzione di batteri produttori di butirrato, un acido grasso con potente attività anti-infiammatoria e aumento di specie pro-infiammatorie. Tale disbiosi aumenta la permeabilità intestinale, favorisce il passaggio di endotossine batteriche nel sangue e alimenta l'infiammazione sistemica che si riflette sulla cute.
Il terzo meccanismo è metabolico. Il tessuto adiposo in eccesso produce citochine pro-infiammatorie (leptina, TNF-alfa, IL-6) che si sovrappongono al processo già attivo nella psoriasi. Il peso corporeo è quindi sia un fattore di rischio per la malattia sia una variabile che ne determina la gravità e la risposta alle terapie. Tenendo presente questi tre piani d'azione, si può costruire una strategia alimentare davvero mirata.
Il piano alimentare anti-psoriasi: ecco cosa mangiare

Non esiste ancora un protocollo dietetico specificamente certificato per la psoriasi. Le linee guida internazionali, però, convergono su un modello: la dieta mediterranea. Tale regime alimentare ha infatti il profilo antinfiammatorio più solido, è sostenibile nel tempo ed è l'unico a essere stato testato su pazienti con psoriasi [1].
Ma, cosa significa concretamente adottarla?
Alimenti anti-infiammatori da favorire
La struttura del piatto mediterraneo anti-psoriasi prevede:
- Olio extravergine di oliva (EVO): almeno 3–4 cucchiai al giorno, crudo. Il suo principale polifenolo, l'oleocantale, inibisce COX-1 e COX-2 con un meccanismo simile all'ibuprofene, riducendo la produzione locale di prostaglandine. È l'ingrediente attorno a cui ruota il protocollo MEDIPSO. I partecipanti ricevevano olio EVO a casa ogni settimana con indicazione di consumarne almeno 4 cucchiai al giorno;
- Pesce azzurro e pesce grasso (sardine, sgombro, acciughe, salmone selvatico, tonno fresco): 3 o più volte a settimana. Fonte diretta di EPA e DHA. La cottura al forno o al vapore preserva gli omega-3 meglio della frittura;
- Verdura e frutta di stagione: almeno 5 porzioni al giorno. Privilegia i colori più intensi (mirtilli, melograni, spinaci, cavolo nero, pomodori maturi) per massimizzare l'apporto di antociani, licopene, luteina e vitamina C;
- Legumi (lenticchie, ceci, fagioli, piselli): 3–4 volte a settimana. Fonti di fibre prebiotiche, proteine vegetali e polifenoli; contribuiscono a nutrire i batteri produttori di butirrato nel colon;
- Cereali integrali (avena, farro, orzo, riso integrale, grano saraceno): a ogni pasto principale. Le fibre solubili (beta-glucani dell'avena) modulano la risposta glicemica e nutrono il microbiota;
- Frutta a guscio e semi oleosi (noci, mandorle, semi di lino macinati, semi di chia): una manciata ogni giorno. Fonti di omega-3 vegetale (ALA), vitamina E e polifenoli;
- Spezie e aromi con azione antinfiammatoria: curcuma (con pepe nero per aumentare la biodisponibilità della curcumina del 2000%), zenzero fresco, rosmarino, aglio.
Il ruolo degli antiossidanti nella psoriasi
Lo stress ossidativo è una dimensione della psoriasi spesso sottovalutata. L'infiammazione cronica produce radicali liberi che danneggiano i lipidi delle membrane cellulari dei cheratinociti, peggiorando la funzione barriera cutanea e la risposta alle terapie topiche. Gli antiossidanti alimentari agiscono su questo piano. I più rilevanti per la psoriasi sono:
- Vitamina E (tocoferolo): protegge i fosfolipidi di membrana dall'ossidazione perossidativa. Si trova in olio EVO, frutta a guscio, semi di girasole;
- Vitamina C: protegge la vitamina E, rigenerandola dopo l'ossidazione. Presente in kiwi, peperoni rossi, broccoli, agrumi;
- Selenio: cofattore della glutatione perossidasi, l'enzima antiossidante intracellulare principale. Spesso carente nei pazienti con psoriasi. E’ presente in noci del Brasile (anche solo 2 al giorno), pesce, legumi;
- Zinco: partecipa alla regolazione immunitaria e alla sintesi di collagene. I livelli sierici di zinco sono statisticamente più bassi nei pazienti psoriasici rispetto ai controlli. Fonti: semi di zucca, legumi, carne magra, pesce;
- Polifenoli vegetali: resveratrolo (uva rossa, mirtilli), quercetina (cipolle, mele), epigallocatechina gallato (tè verde). Inibiscono NF-kB, il principale fattore di trascrizione pro-infiammatorio attivo nella psoriasi.
Ecco un esempio di giornata tipo per un adulto con psoriasi lieve-moderata:
- Colazione: porridge di avena con mirtilli, 2 noci del Brasile, un cucchiaino di semi di lino macinati e un filo di miele. Tè verde;
- Spuntino: una manciata di mandorle e una pesca o una mela con la buccia;
- Pranzo: farro con lenticchie al pomodoro, rucola e olio EVO abbondante; o filetto di salmone al forno con insalata di finocchi e arance;
- Cena: verdure di stagione saltate con aglio, curcuma e olio EVO; ceci con rosmarino; frutta fresca di stagione.
La variabilità è la chiave! Ruota le fonti proteiche, i cereali e i legumi durante la settimana per massimizzare la diversità delle fibre prebiotiche e la ricchezza di micronutrienti.
Costruire il piano alimentare è utile, ma altrettanto utile è sapere cosa limitare. È l'argomento della prossima sezione.
Alimenti da evitare per ridurre l'infiammazione
Ridurre i cibi pro-infiammatori non significa rinunciare al piacere della tavola, significa fare scelte consapevoli. Le categorie alimentari più problematiche per chi soffre di malattia infiammatoria cutanea cronica sono ben documentate dalla letteratura.
Cibi pro-infiammatori e trigger della psoriasi
- Alcol: uno dei trigger più potenti e meglio documentati. Aumenta la permeabilità intestinale, riduce l'efficacia dei trattamenti topici e sistemici. L'astensione dall'alcol è l'unica raccomandazione dietetica inserita in alcune linee guida come misura di stile di vita;
- Zuccheri raffinati, bevande zuccherate e farine bianche: provocano picchi glicemici e insulinemici che attivano l’infiammazione;
- Carni rosse lavorate, salumi e insaccati: ricchi di acido arachidonico, nitrati e grassi saturi. Il loro consumo abituale è associato a livelli più elevati di proteina C-reattiva (PCR) e IL-6 nel sangue;
- Grassi trans e oli vegetali idrogenati: presenti in margarine, snack confezionati, biscotti industriali e fast food. Interferiscono con il metabolismo degli omega-3, spostando l'equilibrio verso mediatori pro-infiammatori;
- Alimenti ultra-processati: additivi come emulsionanti (carbossimetilcellulosa, polisorbato 80) hanno dimostrato in studi preclinici di alterare il microbiota intestinale e aumentare la permeabilità della mucosa.
Il diario alimentare: come identificare i tuoi trigger personali
La psoriasi è una malattia individuale: ciò che scatena una riacutizzazione in un paziente può essere neutro per un altro. Il diario alimentare e sintomatologico è lo strumento più semplice ed efficace per mappare i propri trigger.
Come si usa? Annota ogni giorno gli alimenti consumati, l'orario dei pasti, il livello di stress percepito (scala 1–10), la qualità del sonno e lo stato della pelle (prurito, nuove chiazze, miglioramento). Dopo 4–6 settimane i pattern emergono con chiarezza.
Tra i cibi più segnalati come trigger soggettivi, anche se privi di un'evidenza universale, ci sono i pomodori, i latticini, gli agrumi, le spezie piccanti e il glutine.
Non eliminare nulla in modo preventivo: aggiungi un cibo alla volta e osserva la risposta nei 3–5 giorni successivi. Consegna il diario al tuo dermatologo o alla nutrizionista: è un documento clinico prezioso.
Identificare i trigger personali è importante, ma c'è una variabile sistemica che va controllata indipendentemente da qualsiasi cibo specifico: il peso corporeo.
Il ruolo del peso corporeo nella gestione della psoriasi
Il legame tra obesità e psoriasi è bidirezionale e clinicamente rilevante. Da un lato, il sovrappeso peggiora la malattia infiammatoria della cute aumentando il carico di citochine pro-infiammatorie prodotte dal tessuto adiposo viscerale. Dall'altro, la psoriasi con il suo impatto sulla qualità della vita (insonnia, stress, e limitazioni motorie in caso di artrite psoriasica) favorisce la sedentarietà e il guadagno di peso.
Dal punto di vista pratico nei pazienti con psoriasi e obesità, anche una riduzione del 5–10% del peso corporeo si accompagna a un miglioramento dei sintomi e a una migliore risposta ai farmaci biologici. Una dieta ipocalorica di tipo mediterraneo, non un regime restrittivo drastico, è l'approccio più studiato e sostenibile per ottenere questo risultato senza carenze nutrizionali.
Un dato importante dal trial MEDIPSO [1]: i miglioramenti nel gruppo a dieta mediterranea si sono verificati indipendentemente dalla perdita di peso. Questo suggerisce che il profilo antinfiammatorio della dieta agisce attraverso meccanismi autonomi rispetto alla sola riduzione calorica. Raggiunto un peso adeguato, la dieta continua a fare la sua parte.
Integratori naturali utili (da discutere con il medico)
Nessun integratore sostituisce la dieta o la terapia dermatologica. Detto questo, alcune molecole hanno un profilo di evidenza sufficiente per essere considerate come complemento.
Sebbene questi integratori possano essere considerati rimedi naturali e quindi abbastanza sicuri in termini di effetti collaterali, è sempre bene valutarne l’asunzione con il medico e verificare le interazioni con eventuali farmaci in corso.
Omega-3: il supplemento più studiato

Gli acidi grassi polinsaturi omega-3 (PUFA n-3), in particolare EPA (acido eicosapentaenoico) e DHA (acido docosaesaenoico), sono il supplemento con il maggior numero di studi sulla psoriasi.
Gli omega-3 sono grassi buoni presenti nel pesce grasso (salmone, sgombro, aringhe) e, in forma di acido alfa-linolenico (ALA), in noci e semi di lino. Il corpo li usa per produrre molecole anti-infiammatorie.
Una meta-analisi ha rilevato una riduzione significativa del PASI nei pazienti con psoriasi trattati con omega-3 rispetto al placebo, con miglioramento di eritema, desquamazione e prurito [2].
Una seconda meta-analisi su 625 partecipanti ha confermato una tendenza al miglioramento del PASI, con i risultati migliori alle dosi più elevate [3].
Le dosi più studiate sono 1,8–3,6 g/die di acidi grassi. L'olio di pesce è la forma più disponibile; l'olio di krill ha una disponibilità leggermente superiore grazie alla forma fosfolipidica. Chi è in terapia con anticoagulanti deve segnalarlo al medico prima di iniziare.
Per chi preferisce le fonti vegetali: 1–2 cucchiai di semi di lino macinati o olio di lino al giorno coprono il fabbisogno.
Vitamina D è utile in caso di artrite psoriasica
La vitamina D3 (colecalciferolo) è spesso carente nei pazienti con psoriasi sia per ridotta esposizione solare (le placche scoraggiano l'esposizione) sia perché la malattia altera il metabolismo cutaneo.
Le linee guida raccomandano l'integrazione orale di vitamina D solo in presenza di artrite psoriasica concomitante e di livelli ematici documentatamente bassi (25-OH vitamina D < 20 ng/mL).
Nei pazienti con psoriasi cutanea isolata e peso nella norma, i benefici dell'integrazione orale restano controversi. Il suo impiego topico è invece ben consolidato nel trattamento delle placche psoriasiche: normalizza la proliferazione dei cheratinociti e riduce l'infiltrato infiammatorio.
Probiotici e salute del microbiota

La ricerca sull'asse intestino-pelle nella psoriasi è uno dei campi di studio più attivi degli ultimi anni.
I probiotici sono batteri vivi che, assunti per via orale in pastiglie o attraverso alcuni alimenti, contribuiscono a riequilibrare la flora intestinale. I più studiati sono i ceppi di Lactobacillus rhamnosus, Lactobacillus acidophilus, Bifidobacterium longum e Bifidobacterium infantis.
I pazienti con psoriasi presentano un'alterazione della flora batterica intestinale, con riduzione di batteri produttori di butirrato (Roseburia, Faecalibacterium prausnitzii) e aumento di specie pro-infiammatorie.
Una meta-analisi pubblicata su Frontiers in Medicine nel 2024 ha rilevato riduzioni dei sintomi della psoriasi nei pazienti trattati con probiotici come terapia aggiuntiva [4].
Quando scegli un probiotico, verifica che riporti il numero di UFC (unità formanti colonie) — di solito tra 5 e 50 miliardi per dose — e che garantisca la vitalità dei ceppi fino alla scadenza, non solo alla produzione. Conservalo in frigorifero salvo diversa indicazione. Accanto al probiotico, assumi regolarmente prebiotici naturali: si tratta di fibre fermentabili presenti in aglio, cipolla, topinambur, avena, porri e legumi che nutrono i batteri benefici già presenti nel tuo intestino.
Per ulteriori informazioni sulle ultime novità in campo scientifico per la cura della psoriasi, leggi anche:
Psoriasi e cura: le ultime novità.
Ora che abbiamo chiarito che cura dell'intestino e la cura della pelle non sono mondi separati, il passo successivo è capire come questa logica si applica anche alla routine topica.
Skincare esterna e cura interna per un approccio integrato
La dieta agisce dall'interno riducendo l'infiammazione sistemica, ma la pelle psoriasica ha bisogno anche di un supporto topico mirato.
La barriera cutanea nei pazienti con psoriasi è strutturalmente compromessa: i livelli di ceramidi e lipidi sono ridotti, la perdita transepidermica di acqua (TEWL) è aumentata, e la cute è più vulnerabile agli stimoli. Rinforzare tale barriera con i giusti attivi cosmetici è parte integrante della gestione della malattia.
La routine di base prevede un detergente delicato (meglio senza SLS/SLES, con pH fisiologico) e un emolliente ricco da applicare dopo la doccia su pelle ancora umida. Nelle fasi di riacutizzazione è necessario un unguento filmante per le zone più secche e desquamate.

Ecco alcuni ingredienti da cercare nell’INCI;
- Burro di karité (Butyrospermum Parkii Butter): ricco di acidi grassi insaturi (oleico, linoleico, stearico) e triterpeni (alfa-amirina, lupeolo) con azione anti-infiammatoria. Ripristina i lipidi cutanei e riduce la TEWL. Deve comparire tra i primi ingredienti nell'INCI per essere efficace;
- Olio di borragine (Borago Officinalis Seed Oil): il più ricco in acido gamma-linolenico (GLA, omega-6 antinfiammatorio) tra gli oli vegetali. Il GLA viene convertito in DGLA, precursore di prostaglandina E1 con azione inibitoria sulla proliferazione dei cheratinociti;
- Olio di lino (Linum Usitatissimum Seed Oil): fonte primaria di acido alfa-linolenico (ALA, omega-3 vegetale). Nutre la membrana dei cheratinociti e contribuisce alla sintesi di ceramidi;
- Estratti di calendula e achillea (Calendula Officinalis, Achillea Millefolium Extract): azione lenitiva e antiossidante documentata. La calendula inibisce la produzione di TNF-alfa nei macrofagi, mentre l'achillea contiene flavonoidi (apigenina, luteolina) con azione inibitoria su NF-kB;
- Olio di olivello spinoso (Hippophae Rhamnoides Fruit Oil): uno degli oli vegetali con il maggior contenuto di carotenoidi (beta-carotene, zeaxantina) e vitamina E. Rigenerante e antiossidante, usato in formulazioni per pelle lesionata;
- CBD (Cannabidiol): interagisce con i recettori CB1 e CB2 del sistema endocannabinoide cutaneo, presente nei cheratinociti, nei sebociti e nelle cellule immunitarie della pelle. Studi in vitro mostrano una riduzione della proliferazione anomala dei cheratinociti e della produzione di citochine infiammatorie. In cosmetica, deve essere dichiarato come "Cannabidiol" nell'INCI.
Applica l'emolliente entro 3 minuti dall'uscita dalla doccia (regola "soak and seal") per sigillare l'acqua nella cute. Esegui sempre un patch test su cute integra (piega del gomito, 48 ore) prima di applicare un nuovo prodotto su placche attive.
Evita profumazioni complesse: alcol denaturato (SD Alcohol) e conservanti aggressivi (parabeni, formaldeide): possono irritare la cute già compromessa. I prodotti per pelle secca con INCI a base di burro di karité, oli vegetali ricchi di omega e attivi botanici biologici sono i più sicuri.
Dieta anti-infiammatoria e skincare mirata non sono due strade parallele: si potenziano. Un intestino in salute riduce il carico infiammatorio sistemico; una barriera cutanea integra riduce la reattività locale. Insieme, costruiscono le condizioni migliori anche per rispondere alle terapie farmacologiche.
FAQ – Dieta e Psoriasi
Esiste una dieta specifica certificata per la psoriasi?
Non ancora. Le linee guida internazionali (AAD, EDF) non prescrivono un protocollo dietetico specifico per la psoriasi. Le evidenze più solide disponibili riguardano la dieta mediterranea, che ha dimostrato di ridurre significativamente i sintomi rispetto alla dieta a basso contenuto di grassi [1].
La raccomandazione più condivisa rimane di seguire un'alimentazione varia, ricca di vegetali, povera di cibi ultra-processati e alcol, con un apporto ottimale di omega-3. Se hai dubbi su alimenti specifici, rivolgiti a un nutrizionista con esperienza in malattie infiammatorie croniche.
Il digiuno intermittente aiuta la psoriasi?
I benefici riportati per il digiuno intermittente nella psoriasi sono attribuibili principalmente alla riduzione del peso corporeo, non a meccanismi specifici del digiuno stesso. Una dieta mediterranea ipocalorica ottiene risultati equivalenti con maggiore aderenza nel lungo periodo, minori rischi di carenze e una migliore sostenibilità psicologica. Il digiuno intermittente non è raccomandato come strategia primaria per la gestione della psoriasi. In caso di psoriasi grave o in trattamento, va valutato sempre con il medico.
Devo eliminare il glutine se ho la psoriasi?
No, salvo in caso di positività ai test sierologici per sensibilità al glutine o di diagnosi di celiachia. La coesistenza tra celiachia e psoriasi è più frequente che nella popolazione generale (circa il doppio), quindi ha senso provare a fare test allergici. In assenza di diagnosi specifica, eliminare il glutine non apporta benefici dimostrati e impoverisce la varietà della dieta.
La psoriasi può migliorare solo con la dieta?
La dieta è uno strumento complementare, non sostitutivo. In alcuni pazienti con psoriasi lieve, un miglioramento dello stile di vita può ridurre significativamente la frequenza e l'intensità delle riacutizzazioni. In nessun caso, però, la sola dieta può sostituire le terapie topiche o sistemiche prescritte dal dermatologo.
Studi e fonti
[1] Perez-Bootello J, Berna-Rico E, Abbad-Jaime de Aragon C, et al. Mediterranean Diet and Patients With Psoriasis: The MEDIPSO Randomized Clinical Trial. JAMA Dermatol. 2025;
[2] Clark CCT, Taghizadeh M, Nahavandi M, Jafarnejad S. Efficacy of ω-3 supplementation in patients with psoriasis: a meta-analisi of randomized controlled trials. Clin Rheumatol. 2019;
[3] Yang SJ, Chi CC. Effects of fish oil supplement on psoriasis: a meta-analysis of randomized controlled trials. BMC Complement Altern Med. 2019;
[4] Zhu Y, Xu F, Chen H, Zheng Q. The efficacy and safety of probiotics in the adjuvant treatment of psoriasis: a systematic review and meta-analysis of randomized controlled trials. Front Med. 2024.
Iscriviti alla nostra newsletter.
Scrivi un commento
Devi essere connesso per inviare un commento.